Im Jahr 2021 wurden dem Statistischen Bundesamt zufolge in Deutschland 474,1 Mrd. Euro. für Gesundheit ausgegeben, etwa 5.700 Euro pro Kopf. Gut die Hälfte davon, 255,2 Mrd. Euro, entfiel auf die gesetzliche Krankenversicherung.
Die wirtschaftliche Bedeutung der Gesundheitsausgaben ist evident: 2021 haben sie 13,9 % des Bruttoinlandprodukts ausgemacht. Etwa 6 Mio. Personen wurden vom Statistischen Bundesamt als „Gesundheitspersonal“ gezählt, 13,4 % der 44,9 Mio. Erwerbstätigen.
Man kann in diesen Zahlen eine Ressourcenverschwendung sehen, wenn man meint, im Grunde handele es sich zu großen Teilen um öffentlich finanzierte Soziallasten, die die Wettbewerbsfähigkeit der Wirtschaft beeinträchtigen. Man kann sie aber auch als Investition in die Gesundheit, Lebensqualität und Leistungsfähigkeit der Menschen hierzulande sehen. In jedem Fall hat man es mit dem größten Wirtschaftssektor der Volkswirtschaft zu tun, weit vor der Automobilindustrie oder dem Maschinenbau, einem sich höchst dynamisch entwickelnden Sektor zudem.
Als Ressourcenverschwendung kann man einen Teil der Gesundheitsausgaben allerdings auch aus einem anderen Blickwinkel sehen: Könnte man kurative und rehabilitative Ausgaben durch Prävention vermeiden, würde das auch menschliches Leid verringern und, je nach Saldierung von Aufwand und Ertrag, vielleicht sogar Kosten sparen.
Die Diskussion um die Prävention und ihr Sparpotential hat wie andere Themen der Gesundheitspolitik auch Konjunkturen. Aktuell beklagt z.B. Bundesgesundheitsminister Lauterbach eine mangelnde Performanz des Gesundheitssystems in Deutschland mit Blick auf die Lebenserwartung und die Herzkreislauferkrankungen und fordert mehr Prävention. Das geplante „Bundesinstitut für Prävention und Aufklärung in der Medizin (BIPAM)“ soll den nötigen Schub bringen.
In einem der früheren Konjunkturzyklen der Präventionsdebatte, vor 20 Jahren, hatte der Sachverständigenrat Gesundheit, Karl Lauterbach war damals Mitglied des Gremiums, im Jahresgutachten 2000/2001 versucht, das Sparpotential der Prävention zu quantifizieren und enorme Sparmöglichkeiten ausgemacht:
„Theoretisch (bei nicht saldierter und nicht diskontierter Betrachtung) lassen sich rund 25 bis 30 % der heutigen Gesundheitsausgaben in Deutschland durch langfristige Prävention vermeiden …).“
In der Gesundheitspolitik hat dies jedoch allen Rufen nach Kostendämpfung im Gesundheitswesen zum Trotz keine nachhaltigen Initiativen für mehr Prävention ausgelöst. Auch in den Jahren danach blieb der Anteil der Präventionsaufwendungen an den gesamten Gesundheitsausgaben praktisch unverändert bei knapp 4 %. Der Sprung nach oben im Jahr 2021 von 15 Mrd. Euro 2020 auf 31 Mrd. Euro oder 6,5 % Anteil an den Gesundheitsausgaben ist keine späte Bekehrung zur Prävention, sondern Ausdruck der hohen Kosten für die Infektionsschutzmaßnahmen in der Coronakrise, ein vorübergehender Sondereffekt.
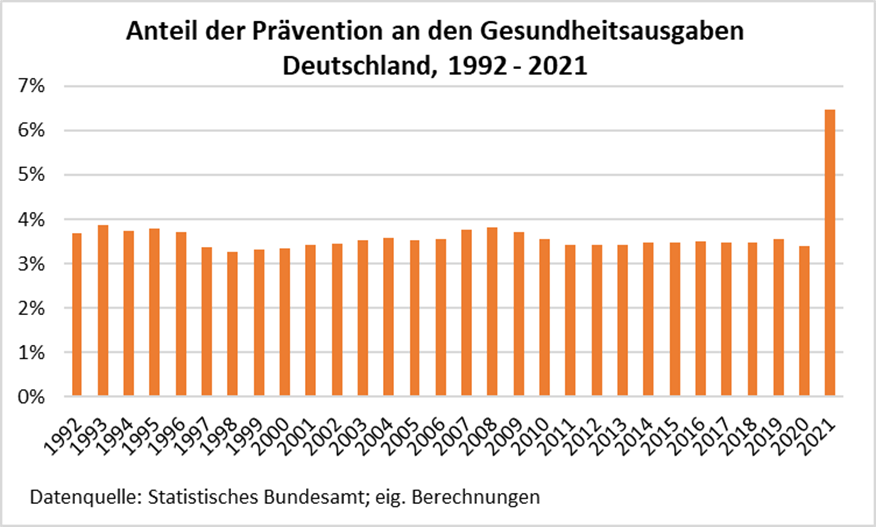
Das 2015 nach mehreren vergeblichen Anläufen verabschiedete Präventionsgesetz hat an dem gleichbleibenden Anteil der Präventionsausgaben ebenfalls nichts geändert. 2022 wurden auf Basis des Präventionsgesetzes ca. 550 Mio. Euro ausgegeben, fast alles von den Krankenkassen. Bezieht man diese Ausgaben auf die Gesundheitsausgaben im Vor-Corona-Zeitraum, so macht das eine Differenz von 0,1 % Präventionsanteil aus.
Die wirklich relevanten präventiven Effekte werden aber ohnehin nicht durch Bewegungs- und Entspannungskurse der Krankenkassen erzielt, sondern durch eine gesundheitsgerechte Gestaltung der Lebensbedingungen, z.B. bei der Arbeit, der Ernährung, der Hygiene oder der Umwelt. Da hat sich in den letzten 150 Jahren viel verbessert – derzeit gibt aber wenig Bewegung in der sog. „Verhältnisprävention“, die neoliberale Selbstverantwortungsideologie steht dem mental und praktisch im Wege. Derzeit ist nicht einmal ein Tempolimit auf deutschen Straßen durchsetzbar.
Der Sachverständigenrat bezog sich bei seiner damaligen Schätzung auf eine Publikation, die mit einer selektiven Datenbasis und hypothetischen Kostenbetrachtungen gearbeitet hat (Schwartz et al.: Gesundheitsausgaben für chronische Krankheit in Deutschland – Krankheitskostenlast und Reduktionspotenziale durch verhaltensbezogene Risikomodifikation, 1999). Die Größenordnung des Einsparpotentials hat der Sachverständigenrat zwar durch exemplarische Studiendaten im Herzkreislaufbereich zu plausibilisieren versucht. Allerdings hat bereits kurz nach dem SVR-Gutachten Fritz Beske im Ärzteblatt die Belastbarkeit der Aussagen des Sachverständigenrats kritisiert. Unter der Überschrift „Vor Illusionen wird gewarnt“ schrieb er:
„In keinem Land der Welt gibt es wissenschaftlich begründete Untersuchungen über die globale Einsparung im Gesundheitswesen eines Landes durch Prävention.“
Dies trifft zu und ist auch heute nicht anders. Zwar gibt es eine Flut an sektoralen Befunden zur Kosteneffektivität von Präventionsmaßnahmen in der primären, sekundären und tertiären Prävention, vom Neugeborenenscreening über das Impfen und spezifischen Bewegungsangeboten bis hin zur Psychotherapie, auch gute settingbezogene Analysen zum Return on Investment für die Unfallverhütung und andere betriebliche Präventionsmaßnahmen, aber diese Befunde lassen sich nicht konsistent aggregieren und, auch darauf hatte Fritz Beske hingewiesen, auch nicht ohne Weiteres über die Lebensspanne mit Ausgaben an anderer Stelle saldieren. Aus der volkswirtschaftlichen Gesamtrechnung kommende Ansätze wiederum sind auf voraussetzungsreiche Vergleiche, z.B. zwischen Regionen, angewiesen, die mit anderen Problemen bei der Bewertung des globalen Effekts von Prävention auf wirtschaftliche Outcomes wie Kosten oder Wertschöpfung konfrontiert sind.
Diesen Punkt, den im Detail Ökonomen diskutieren mögen, einmal beiseitegestellt, hat Beske zu Recht auch noch einmal an das eigentliche Anliegen der Prävention erinnert:
„Das Ziel der Prävention ist in erster Linie die Verlängerung des Lebens und die Verbesserung der Lebensqualität.“
In der Tat geht es nicht um Sparen um jeden Preis, da wäre es am effektivsten, alle Kinder kurz nach der Geburt zu töten – eine offenkundig absurde Idee, sondern um die Erwirtschaftung der Mittel, die für ein gutes Leben und auch für ein leistungsfähiges Humankapital nötig sind. Dabei können gesundheitsökonomische Analysen durchaus hilfreich sein, auch in der Prävention kann man unnötig Geld ausgeben. Weder ist Prävention per se wirksam noch spart sie per se kurative Mittel. Vielleicht liefert das geplante Bundesinstitut dazu neue Daten. Zur Häufigkeit von Krankheiten und Risikofaktoren, Daten, die Lauterbach vermisst, hat das RKI dagegen regelrechte Datenberge angehäuft, ohne dass dies bisher allzuviel Impact in der Gesundheitspolitik gehabt hätte.

Nachtrag 14.2.2024: Der Beitrag ist heute auch bei Makroskop erschienen: https://makroskop.eu/05-2024/durch-pravention-sparen/
Schreibe einen Kommentar